Anamnese
- kortademigheid, al of niet in combinatie met piepen, frequentie, duur (incidenteel, regelmatig, dagelijks), ’s nachts)
- hoesten: productieve (ochtend)hoest, chronisch hoesten; problemen met ophoesten van slijm, hemoptoë
- roken: huidig en voormalig rookgedrag, op welke leeftijd begonnen, aantal jaren gerookt en gemiddeld aantal sigaretten per dag, meeroken
- arbeidsomstandigheden en vrijetijdsbesteding waarin blootstelling aan stof, gassen, dampen of rook optreedt (open haardvuur, schilder, chauffeur, kapper, bakker, omgeving met veel fijnstof van bijvoorbeeld steen, metaal, graan)
- invloed van de klachten op het functioneren: sociale contacten, hobby’s, sport, werk, verzuim en arbeidsongeschiktheid, moeheid
- voorkomen van COPD en alfa1-antitrypsinedeficiëntie in de familie
- ongewenst gewichtsverlies of verlies van spierkracht, verminderd vermogen tot lichamelijke inspanning
- drugsgebruik, vooral bij inhalatie, gebruik van een waterpijp
- angst voor kortademigheid, depressieve klachten, sociale situatie.
- Vraag naar comorbiditeit zoals diabetes mellitus (ook als gevolg van prednis(ol)ongebruik), aandoeningen van het bewegingsapparaat en hart- en vaatziekten (in verband met eventuele inspanningstraining).
- Vraag bij twijfel tussen COPD en hartfalen naar cardiovasculaire risicofactoren, voorgeschiedenis en klachten.
- Vraag bij twijfel tussen COPD en astma naar allergieën.
Lichamelijk onderzoek
- Inspecteer de patiënt en let op de mate van dyspneu, de ademhalingsfrequentie, cyanose, het gebruik van hulpademhalingsspieren en de eventuele aanwezigheid van een inspiratiestand van de thorax.
- Ausculteer bij een eerste consult hart en longen en let daarbij op:
- verlengd expirium, expiratoir piepen en crepiteren.
- hartritme en souffles
- Ausculteren bij vervolgconsulten hoeft alleen bij dyspneuklachten.
- Bepaal bij ernstige dyspneu de saturatie, de bloeddruk en de ademhalings- en hartfrequentie.
- Meet gewicht en lengte, bereken de BMI en ga als vroegere gegevens beschikbaar zijn na of er ongewenst gewichtsverlies is (> 5% in 1 maand of > 10% in 6 maanden).
- Inspecteer de benen op oedemen door mogelijk hartfalen
Aanvullend onderzoek
- Verricht diagnostische spirometrie bij patiënten met aanwijzingen voor COPD.
- Overweeg een ecg en bepaling van BNP of NT-proBNP bij twijfel tussen hartfalen en COPD of bij vermoeden van beide
- Een X-thorax is niet nodig bij de diagnostiek van COPD, wel bij sommige aandoeningen in de differentiaaldiagnose
- Maak wel een X-thorax bij een discrepantie tussen de klachten of beperkingen en de spirometrische afwijkingen (chronisch hoesten of dyspneu bij betrekkelijk geringe spirometrische afwijkingen).
Diagnose
De diagnose COPD wordt gesteld bij patiënten ouder dan 40 jaar met klachten van dyspneu en/of hoesten, al of niet met slijm opgeven, in combinatie met een relevante rookhistorie (> 10 jaar) én een afwijkende FEV1/FVC-ratio (Z-score <-1.64) na gestandaardiseerde bronchusverwijding, vastgesteld bij 2 verschillende metingen met een interval van 4-6 weken.
COPD is uitgesloten bij een normale FEV1/ FVC ratio na gestandaardiseerde bronchusverwijding.
Stroomschema interpretatie spirometrie Tabel 3 uit de richtlijn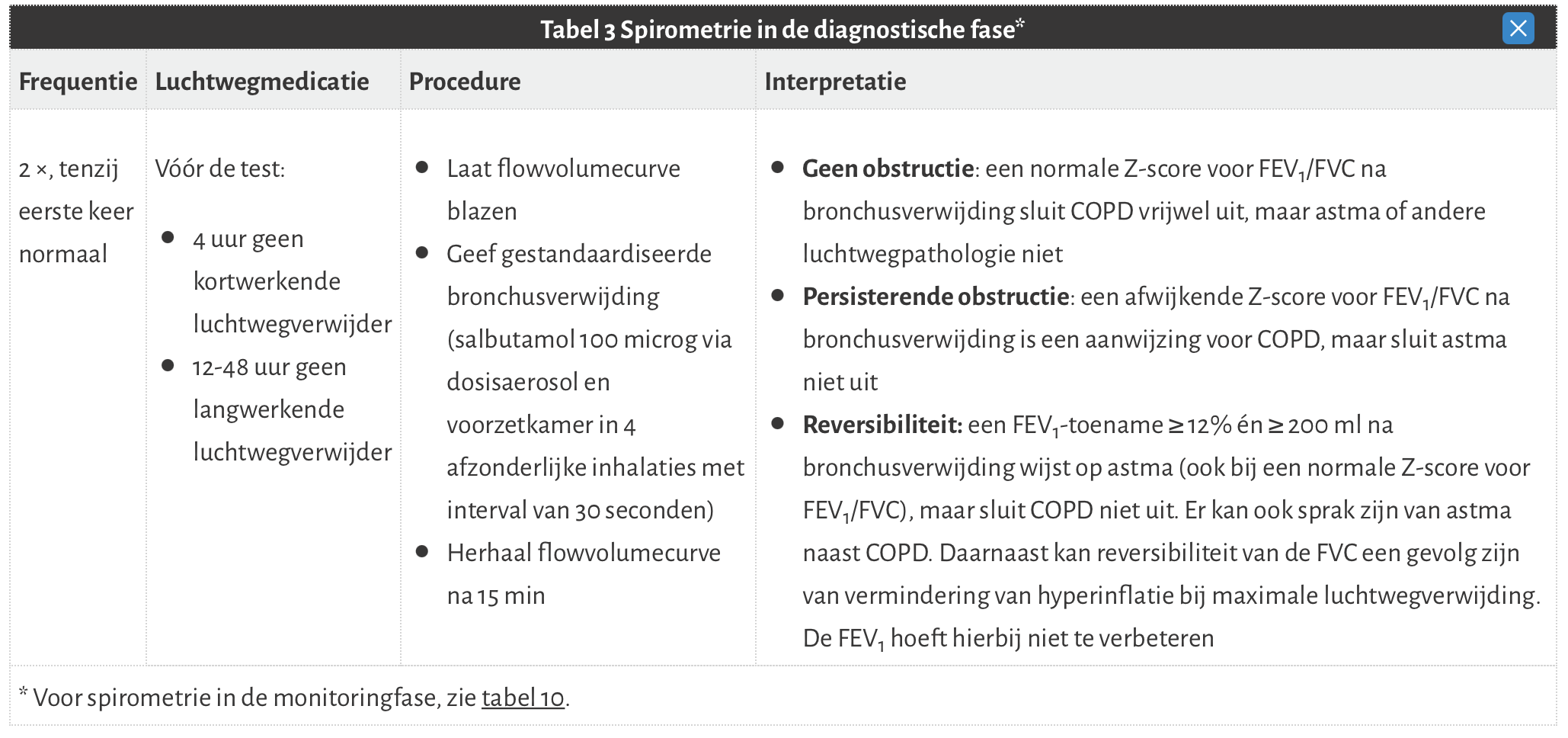 .
.
COPD < 50 jaar is zeldzaam en reden voor verwijzing naar de longarts.
COPD louter op basis van andere risicofactoren zoals chronische blootstelling aan fijnstof of aan andere stoffen in arbeidsomstandigheden komt zelden voor; hiervoor is verwijzing naar de longarts en als het arbeidsomstandigheden betreft naar de bedrijfsarts aangewezen.
Aanwijzingen voor een mogelijke restrictieve afwijking bij spirometrie
Aanpak bij aanwijzing voor mogelijke restrictie
- Controleer de techniek
- voldoende lange uitademing (≥ 6 sec) of duidelijk plateau in het volumetijddiagram?
- voldoende lange uitademing (≥ 6 sec) of duidelijk plateau in het volumetijddiagram?
- Controleer anamnestische aanwijzingen voor restrictie
- Eerder onderzoek naar mogelijke restrictie gehad?
- Sprake van (idiopathische) longfibrose, ‘stoflongen’, (osteoporotische) wervelinzakkingen, ernstige kyfoscoliose?
- Schrijf een luchtwegverwijder voor en herhaal de spirometrie op korte termijn
- Let speciaal op de techniek (volledige uitademing)
- Overweeg de spirometrie in een diagnostisch centrum te laten uitvoeren.
- Bij vermoeden van een onderliggende aandoening:
- Verwijs bij herhaalde aanwijzing voor restrictie zonder verklaring naar een longarts of consulteer bij twijfel een kaderarts.